TL;DR. Une première mondiale: un robot humanoïde compagnon dans le parcours de soin en radiothérapie pédiatrique, à l’ICM Montpellier. Pas pour soigner. Pour qu’aucun enfant ne soit seul dans un bunker. 14 enfants suivis, 172 interactions documentées, une validation dosimétrique internationale. L’histoire est partie d’une petite fille de 5 ans qu’on sanglait à la table de traitement, et d’un robot japonais qui m’a tendu une serviette un jour de pluie.
Charline
Je suis radio-oncologue depuis sept ans. J’ai traité des enfants de 3 à 18 ans, des tumeurs cérébrales, des leucémies, des sarcomes. Chaque année dans le monde, 400 000 enfants sont diagnostiqués d’un cancer, et un tiers d’entre eux reçoivent de la radiothérapie.
Et puis il y a eu Charline.
Charline avait cinq ans. Elle pleurait tous les jours, à chaque séance.
Il lui fallait plus d’une heure pour faire un traitement qui devait durer dix minutes. Des larmes pour elle. Des larmes pour sa mère, pour son père. Et une tristesse infinie pour nous, soignants, qui la regardions derrière la porte du bunker sans pouvoir rien faire.
Le faisceau est trop puissant. Personne ne peut entrer dans le bunker pendant l’irradiation. Pas la mère, pas le père, pas le médecin. Personne.
Charline restait seule dans cette pièce en béton armé pendant que la machine tournait au-dessus d’elle.
Je me suis senti tellement impuissant à la soutenir au-delà du seuil du bunker. Une question est restée plantée: qu’est-ce que je peux faire?
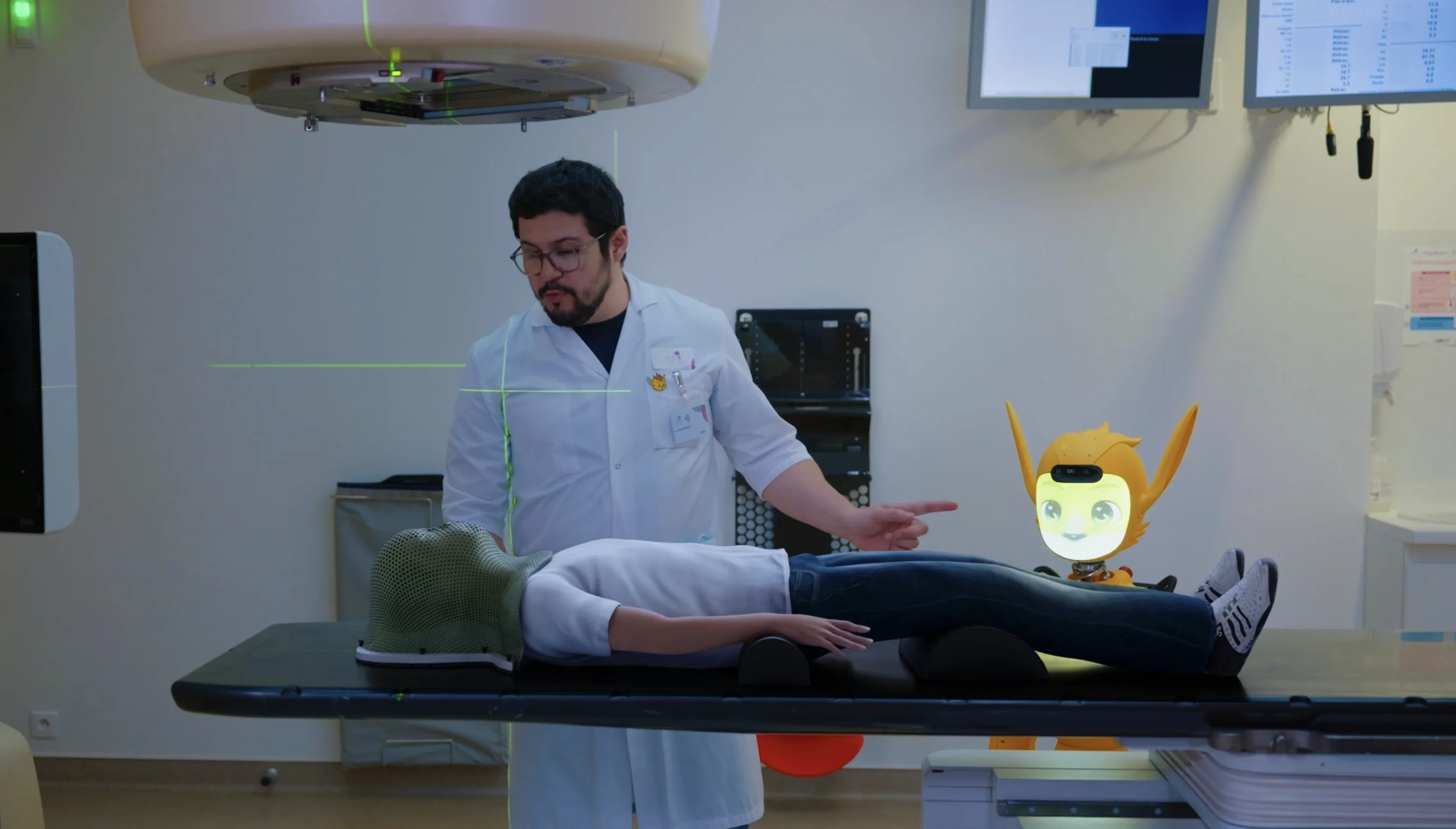
Miroki dans la salle de traitement à l'ICM Montpellier. Le bunker n'est plus une pièce vide.
Le problème qu’on ne dit pas
En radiothérapie, du point de vue du médecin, la beauté du geste, c’est la précision. On vise la tumeur au millimètre près en épargnant les tissus sains autour. C’est de l’ingénierie de haute précision.
Du point de vue de l’enfant, c’est autre chose.
C’est une obligation quotidienne. Tu viens tous les jours, vingt minutes, pendant un à deux mois. Sous une grosse machine. Parfois la peau brûle. Tu sais que tu as une tumeur dans le corps qui essaie de te tuer et qu’il faut quand même venir.
La salle est sombre, sans fenêtre, des murs épais. Un faux plafond avec un dessin réduit l’anxiété de presque 20% selon les études. C’est ce qu’on a trouvé de mieux pendant des années.
Tu t’allonges sur la table noire, la machine bouge autour de toi sans te toucher. Pour un adulte, c’est déjà difficile. Pour un enfant, c’est une terreur.
Et la terreur a une conséquence très concrète: si l’enfant bouge, la dose se déplace. Une dose qui se déplace, c’est une séquelle pour la vie. Donc on doit garantir l’immobilité.
Les solutions standards sont l’anesthésie générale ou la contention physique. Aucune des deux n’est neutre. Aucune des deux ne règle le vrai problème, qui n’est pas l’immobilité. Le vrai problème, c’est que l’enfant est seul.
Pendant longtemps, je me suis dit qu’il fallait juste accepter ça. C’était la médecine, c’était comme ça.
Et puis je suis allé au Japon…
Tokyo, la pluie, une serviette
C’était un voyage au Japon, j’aime ce pays. Un jour de pluie battante. J’étais trempé, je me suis réfugié dans un magasin pour m’abriter.
Et un robot est venu vers moi.
Il s’est avancé, il m’a tendu une serviette, en souriant.
Je suis resté planté là, la serviette à la main. Wow, c’est utile.
Et tout d’un coup, j’ai repensé à Charline.
Si un robot pouvait s’avancer vers moi pour me tendre une serviette quand j’étais mouillé, est-ce qu’un robot pouvait tenir compagnie à un enfant de cinq ans dans une pièce où personne n’avait le droit d’entrer?
L’idée a basculé d’un coup. Le robot devenait la pièce manquante du parcours: la seule entité qui pouvait franchir la porte du bunker pendant l’irradiation. Pas pour soigner. Juste pour être là.
J’ai commencé à chercher.
Tous les robots, toutes les statistiques, toutes les possibilités. Comparaisons, fiches techniques, démos. Pendant des mois.
Et un jour, j’ai trouvé mon robot. Miroki, conçu par Enchanted Tools, une jeune startup française. À l’époque, il ne parlait même pas encore.
Je les ai contactés et je leur ai dit: je veux ce robot, pour mes petits patients.
Miroki, la réponse
C’est devenu le projet Miroki, à l’ICM Montpellier. Du japonais miru (見る), voir. Voir sans soigner. Être là sans imposer.
Miroki a beaucoup évolué en un an. Il marche, il danse, il attrape, il parle. Et surtout, il a une histoire, un univers narratif. Les enfants adorent les histoires. Nous tous, en fait.
On a conçu un parcours de soin en trois étapes, pensé pour que la relation entre l’enfant et le robot se construise avant même la première séance.
Étape 1, la consultation. Miroki attend l’enfant et ses parents à la fin de la consultation d’annonce. L’enfant le rencontre en vrai pour la première fois. Juste une rencontre.
Étape 2, la préparation. Avant la radiothérapie, il y a plusieurs étapes techniques (scanner de simulation, repérage, fabrication d’un masque thermoformé pour les tumeurs cérébrales). Miroki accompagne l’enfant à chacune, pour que le lien se renforce.
Étape 3, le traitement. L’enfant et Miroki sont devenus proches. Miroki est perçu comme un vrai compagnon. Et il entre avec lui dans la salle de radiothérapie. L’enfant n’est plus seul.
À chaque interaction, un rapport est généré pour l’équipe médicale. Comment l’enfant a réagi, ce qu’il a dit, ce qui a marché ou pas. On ne perd plus l’information entre deux séances.
Au-delà du robot, il y a un protocole de recherche: KOKORO, porté par le SIRIC Montpellier Cancer. Kokoro (心) en japonais, c’est le cœur. Mais aussi l’esprit, l’intention, ce qui anime. L’idée: mesurer ce qu’on n’avait jamais mesuré jusque-là. Le niveau d’anxiété, la qualité de la coopération, le besoin réel d’anesthésie générale.
Quantifier l’inquantifiable. Pour pouvoir le défendre devant des équipes, des financeurs, des comités d’éthique.
Miroki n’est pas un robot qui soigne. Il soigne autre chose: il rend humain ce qui ne l’était plus.
Georgia, et la preuve
Au bout d’un an, on a 14 enfants documentés. 172 interactions enregistrées. Et un cas qui change tout.

Georgia, 8 ans. Première patiente accompagnée jusqu'en salle d'irradiation avec validation dosimétrique confirmée.
Georgia, 8 ans.
Première patiente accompagnée jusqu’en salle d’irradiation avec validation dosimétrique confirmée. Concrètement: Miroki est entré dans le bunker pendant une vraie séance, sans perturber la dose, sans dégrader la précision du traitement. Le rapport a été soumis à une revue internationale en juillet 2025.
Pour qui ne baigne pas dans la radiothérapie, ça paraît anecdotique. Pour ceux qui y baignent, c’est un séisme.
Avant Georgia, l’idée d’un robot dans un bunker pendant une irradiation faisait sourire les physiciens médicaux. Trop d’incertitudes, trop de matière dans le faisceau, trop de risques.
Après Georgia, c’est devenu défendable. Un protocole, une publication, un précédent.
Pour Georgia elle-même, c’était surtout sa séance, plus calme, sans contention, sans cris. Une séance où elle n’était pas seule.
Ce qu’on a appris cette année-là, ce n’est pas que la technologie pouvait remplacer un soignant. C’est qu’elle pouvait être là quand le soignant ne pouvait pas physiquement l’être.
Ce qui m’a vraiment marqué, ce n’est pas la prouesse technique. C’est la question qui s’est imposée à moi à mesure que les cas s’accumulaient. Si on avait manqué tout ça en radiothérapie pédiatrique, qu’est-ce qu’on manquait ailleurs dans le soin quand on regardait uniquement la biologie?
Ce qu’un robot peut être
Un robot n’est pas un soignant. Il n’aura jamais de diplôme, il ne prendra jamais de décision médicale, il ne remplacera jamais la présence d’une mère, d’un père, d’un manipulateur qui connaît l’enfant par son prénom. Ce serait naïf de le prétendre, et dangereux de le laisser entendre.
Mais il peut être là. Juste ça. Être là, dans une pièce où personne d’autre n’a le droit d’entrer. Sans intention, sans ordonnance, sans objectif clinique. Une présence humble qui fait que l’enfant n’est plus seul.
Longtemps, on a pensé que la technologie devait toujours ajouter quelque chose. De l’intelligence, de la performance, de la vitesse. Miroki m’a appris qu’elle peut aussi, parfois, simplement tenir une place. Celle qu’aucun humain ne peut tenir. Derrière Georgia, il y a des dizaines de milliers d’enfants par an qui traversent un bunker de radiothérapie dans le monde. Derrière chacun d’eux, la même pièce vide, la même porte fermée, la même question.
Ce n’est pas une révolution. C’est un manque qu’on avait appris à accepter.
Ce que ça ouvre
Miroki n’est pas une fin. C’est la première pièce d’un puzzle plus grand.
Pendant ces années avec lui, je n’ai pas seulement regardé un robot interagir avec des enfants. J’ai observé. J’ai pris des notes. J’ai lu. Psychologie du développement, théorie de l’esprit, interaction humain-machine, robotique affective, communication non-verbale, sciences comportementales. Des livres empilés sur ma table de nuit, des articles annotés, des conversations avec des chercheurs et des soignants d’autres disciplines. Je cherchais à comprendre ce que Miroki faisait juste, ce que d’autres IA faisaient mal, et pourquoi.
Ce travail de synthèse, je l’ai accéléré ces dernières années avec l’IA. J’ai construit, en parallèle du projet Miroki, un système personnel de capture, d’indexation et de reliure de tout ce que je lis, rencontre, observe. Une mémoire augmentée qui absorbe mes sources, compare mes notes, relie mes intuitions, challenge mes conclusions. Sans ce système, cet article existerait peut-être. Mais la densité de ce que j’ai pu relier en aussi peu de temps, elle, n’existerait pas.
Ce que cette expérience m’a appris, c’est que les IA et les robots qu’on déploie en santé n’échouent presque jamais sur la compétence médicale. Ils échouent sur la compétence comportementale : la capacité à adapter le ton, le rythme, la présence, à l’état réel d’un patient à un instant précis. La capacité à parler soignant.
C’est cette compétence que je vais explorer ici, article après article. Comment elle se définit, comment elle s’enseigne, comment elle s’évalue. J’appelle ça l’IA comportementale en soin. C’est le fil rouge de cette série.
Le prochain article posera le cadre : pourquoi la plupart des IA cliniques échouent au lit du patient, et ce qui change quand on prend le comportement au sérieux.
En somme, aucun enfant ne devrait être seul dans un bunker.
La technologie a peut-être enfin trouvé sa juste place. Non pas remplacer le soignant. Être là quand le soignant ne peut pas l’être. Et laisser, à la fin d’une séance, un enfant qui se souviendra d’avoir eu quelqu’un à côté.
Si tu veux suivre la suite: la page projet vit ici → Miroki. Les sondes du jour et les pensées brutes sur X → @JulienWelmant. Et si tu travailles sur des outils en santé, ou si tu es un patient qui s’est senti seul dans une salle de traitement, écris-moi. C’est exactement pour ça que j’ai commencé à raconter.